| Po - Čt: | 7.00 - 14.00 hod |
| Pá: | 7.00 - 13.00 hod |
| Recepce: | +420 973 203 187, +420 973 203 192 |
Aplikační centrum slouží pro pacienty, jejichž oční diagnózy vyžadují pravidelnou aplikaci speciální terapeutické látky do oka. Jedná se o injekční vpravení malého množství tekutiny do sklivcového prostoru. Tento druh terapie provádíme u těchto diagnóz:
Věkem podmíněná makulární degenerace (dále VPMD) je oční onemocnění způsobené degenerací buněk ve střední části sítnice tzv. makuly. Poškození makuly má vliv na centrální vidění, které je potřebné pro čtení, psaní, řízení auta, rozpoznání obličejů lidí a provádění jiných jemných úkonů. Periferní vidění (schopnost vidět postranními okraji zorného pole) zůstává sice neporušené, ale střed zorného pole je rozmazaný, šedý nebo vyplněný jen černou skvrnou. VPMD má dvě formy, suchou a vlhkou.
Suchá forma se vyskytuje zhruba u 80-90 % lidí s VPMD, vlhká forma se vyskytuje v 10-15% lidí a projevuje se výskytem abnormálních cév v makule, které mají sklon praskat, krvácet a propouštět tekutinu.


Příčiny:
Genetické faktory, ženské pohlaví, vyšší věk, ultrafialové záření, kouření, obezita a jiné
Příznaky:
- rozmazaná šedá nebo černá skvrna v centru zorného pole
- periferní vidění zůstává ostré na jednom nebo obou očích
- zakřivené vidění – rovné linie vypadají jako vlnovky
- vybledlé barvy
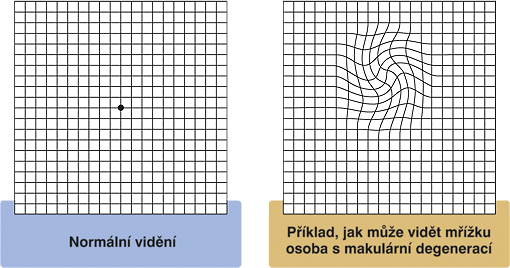
Vyšetření s pomocí Amslerovy mřížky je velmi jednoduché a pacient se s její pomocí může vyšetřovat sám a kontrolovat tak průběh nemoci. Amslerova mřížka je tvořena čtverečkovanou sítí s fixačním bodem uprostřed a slouží k odhalení deformací obrazu a tmavých skvrn (skotomů) v centrálním zorném poli. Vyšetření na Amslerově mřížce se provádí 1x týdně, každým okem zvlášť ze vzdálenosti asi 30 cm. Pacient při vyšetření okem sleduje tmavý bod v centru mřížky a pozoruje, zda nedochází k pokřivení, výpadku některých čtverců, nebo vzniku tmavé skvrny v jakékoliv části mřížky.
Léčba suché formy: v počátečních stádiích suché formy VPMD, můžete podniknout kroky, které pomohou zpomalit rozvoj onemocnění, například zvýšit příjem vitamínů a minerálů (vitamín C, karoten, vitamín E, zinek a měď), zdravě jíst a nekouřit.
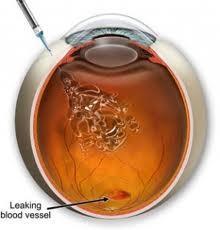
Léčba vlhké formy: blokáda VEGF (vaskulárního endoteliálního růstového faktoru) je v současné době nejběžnější a nejúčinnější léčbou vlhké formy VPMD. Spočívá v opakované nitrooční aplikaci látky zvané „anti-VEGF“, tedy látky působící proti výše zmíněnému růstovému faktoru, do sklivce (vnitřního prostoru oka). Cílem podání této látky je zpomalení tvorby nových abnormálních krevních cév v sítnici. Tuto léčbu je třeba opakovat – četnost podání anti-VEGF látek bude určena Vaším ošetřujícím lékařem.
Diabetická retinopatie je označení pro patologické změny sítnice a jejich cév, které vznikají jako důsledek postižení u onemocnění diabetes mellitus (cukrovka). Je to onemocnění charakterizované zvýšenou hladinou cukru v krvi kvůli snížené účinnosti či nedostatku vlastního inzulínu. Toto onemocnění je svým průběhem nepředvídatelné a ve svých konečných stádiích může končit úplnou slepotou. Nejlepší prevencí diabetické retinopatie jsou pravidelné návštěvy oftalmologa.
Vyšetření sítnice je nutné v mydriáze (rozšířená zornice) pro přehledné vyšetření celé sítnice. Pokud oční lékař během vyšetření zjistí diabetickou retinopatii, podle závažnosti stanoví častější kontroly nebo v indikovaných případech objedná pacienta na diagnostické vyšetření – fluorescenční angiografii. Fluorescenční angiografie je vyšetření, při kterém se do žíly na paži vstříkne kontrastní látka, díky které vidíme rozsah postižených cév na sítnici a postižení periferní nebo centrální části sítnice. Je to rutinní vyšetření u pacienta s diabetickou retinopatií.
Léčba diabetické retinopatie: laserová koagulace sítnice je léčba vhodná u pokročilejších nálezů diabetické retinopatie. Cílem této léčby je vytvoření jizvy v místě laserových stop v oblasti neprokrvené sítnice a zabránit prosakování tekutiny z cév a následnému vzniku otoku v centrální části sítnice. Výsledkem této léčby není tedy zlepšení vidění, ale snaha o stabilizaci a zpomalení průběhu diabetické retinopatie. Laser se provádí ambulantně, opět při rozšířené zornici. Laserovou koagulaci někdy kombinujeme s tzv. intravitreální léčbou neboli aplikací účinné látky (anti-VEGF léky) do sklivce za aseptických podmínek v lokální anestezii, provádí se také ambulantně. Tato léčba znamená podstatný pokrok v léčbě diabetického makulárního edému neboli otoku centrální části sítnice. V ČR se tato léčba řídí podmínkami úhrady ze zdravotního pojištění. Pro zahájení léčby potřebujeme kompletní zprávu od diabetologa ohledně kompenzace cukrovky a dalších celkových onemocnění.
Okluze centrální nebo periferní retinální žíly komplikovanou makulárním edémem
Patologická myopie
Cílem zákroku je podání léku do prostoru sklivce a tím dosažení dostatečné koncentrace léku v místě působení při minimálním výskytu celkových účinků na organismus.
Výkon se provádí v místním znecitlivění (lokální anestezii) kapkami. Vlastní aplikaci předchází navození arteficiální mydriázy (rozšíření zornice oka) vkapáváním kapek do spojivkového vaku oka, na kterém je zákrok prováděn. V indikovaných případech lze provést aplikaci léků do obou očí v týž den. Před výkonem můžete bez omezení jíst, pít, užít svoji obvyklou medikamentózní léčbu.
Popis výkonu: Pacient po desinfekci oka a očního okolí a sterilním zakrytí, dostane do oka rozvěrač, který drží víčka otevřená. Lékař provede posunutí spojivky, a ve vzdálenosti 3,5 – 4 mm od limbu provede injekci velice tenkou jehlou a aplikaci přesně odměřeného množství léku (nejčastěji 0,05 ml). Na závěr je do oka antibiotikum v kapkách, případně masti. Vlastní zákrok trvá několik vteřin. Oko zůstává po výkonu odkryté. V následujících několika dnech se může vyskytnout slzení a kolísavé vidění aplikovaného oka. Při výrazném zhoršení vidění, výrazném zarudnutí oka nebo při zvyšující se bolesti oka se neprodleně dostavte ke kontrole.
Režim po výkonu: Nitrooční injekce se provádějí ambulantně. Po výkonu je vhodné zajistit si doprovod. V den zákroku je třeba vyhnout se nadměrně prašnému prostředí, kontaktu s domácími mazlíčky, zvedání těžkých břemen, dále pak kontaktu oka s vodou. Oka a víček se do druhého dne nedotýkejte.